Pęcherz neurogenny
Pęcherzem neurogennym nazywa się nieprawidłowe unerwienie wypieracza oraz zwieracza pęcherza moczowego, które wiąże się z zaburzeniem zarówno procesu gromadzenia moczu w pęcherzu moczowym, jak i jego opróżniania. Zaburzenie to może być przyczyną wysokiego ciśnienia w obrębie pęcherza moczowego oraz nawracających ZUM, które z czasem mogą spowodować bliznowacenie miąższu nerek i pogorszenie ich funkcji.
Pęcherz neurogenny to oprócz wodogłowia najczęściej występujące następstwo przepukliny oponowo-rdzeniowej. Dziewięcioro na dziesięcioro dzieci z przepukliną oponowo-rdzeniową ma problemy z naturalnym oddawaniem moczu.
Dzieci z przepukliną oponowo-rdzeniową, u których występują neurogenne zaburzenia w pracy pęcherza i układu moczowego dzieli się na dwie grupy:
-
dzieci stale mokre – u tych pacjentów mięsień wypieracza pęcherza zachował swoje funkcje, ale w słabym stopniu. Mocz wycieka więc u nich stale z cewki moczowej.
-
dzieci okresowo suche – u tych pacjentów pęcherz jest spastyczny, dochodzi także do przerostu mięśnia wypieracza i powrotnego odpływu moczu do moczowodu, co sprzyja infekcjom całego układu moczowego. Dzieci takie oddają mocz strumieniem ( o różnym natężeniu), ale przy pomocy. Czasem moczą się, gdy dochodzi do przepełnienia pęcherza i wycieku moczu.
Diagnostyka
U dzieci z podejrzeniem neurogennego pęcherza niezbędne jest wykonanie badań diagnostycznych, które pozwolą określić rodzaj pęcherza i wdrożyć odpowiednie leczenie.
Cykl diagnostyczny obejmuje wykonanie:
-
badania ultrasonograficznego (USG) układu moczowego,
-
cystouretrografii mikcyjnej,
-
renoscyntygrafii dynamicznej (z użyciem kwasu dietylenotriaminopentaoctowego znakowanego technetem – DTPA) i statycznej (z użyciem kwasu dwumerkaptobursztynowego znakowanego technetem – DMSA)
-
badania urodynamicznego.
W niektórych przypadkach istnieją wskazania do wykonania urografii, pielografii i cystoskopii.
W diagnostyce pęcherza neurogennego u dzieci ważną rolę odgrywają również rodzice i ich obserwacja zachowań układu moczowego dziecka. Na co zwrócić uwagę:
-
jak długo dziecko jest „suche”,
-
w jaki sposób dziecko oddaje mocz: silnym czy słabym, przerywanym strumieniem, albo „kropelkowo”,
-
w jakich sytuacjach dochodzi do wycieku moczu, np. podczas wysiłku lub gdy dziecko kichnie.
Dodatkowo, jeśli dziecko oddaje mocz samodzielnie, ale przy wsparciu (np. przy pomocy tłoczni brzusznej) rodzice powinni mierzyć ilość moczu oddanego w tzw. jednej porcji. Natomiast, jeśli dziecko jest cewnikowane w sposób przerywany – potrzebny jest pomiar ilości moczu cewnikowanego oraz obserwacja jak długi po cewnikowaniu pieluszka dziecka jest sucha.
U dzieci z problemem pęcherza neurogennego, stosuje się podobne metody opróżniania pęcherza jak u osób dorosłych. Metodą rekomendowaną jest cewnikowanie przerywane – wykonywane kilka razy dziennie najpierw przez rodziców, a potem przez samo dziecko. Jeśli istnieją jakieś przeciwwskazania do cewnikowanie przerywanego stosuje się cystofix, czyli nadłonowe odprowadzanie moczu
Rodzaje pęcherza neurogennego
W zależności od aktywności wypieracza pęcherza i zwieracza cewki moczowej wyróżniamy 4 typy pęcherza neurogennego.
-
typ I – spastyczny wypieracz, spastyczny zwieracz
-
typ II – spastyczny wypieracz, wiotki zwieracz.
-
typ III– wiotki wypieracz, spastyczny zwieracz
-
typ IV – wiotki wypieracz, wiotki zwieracz
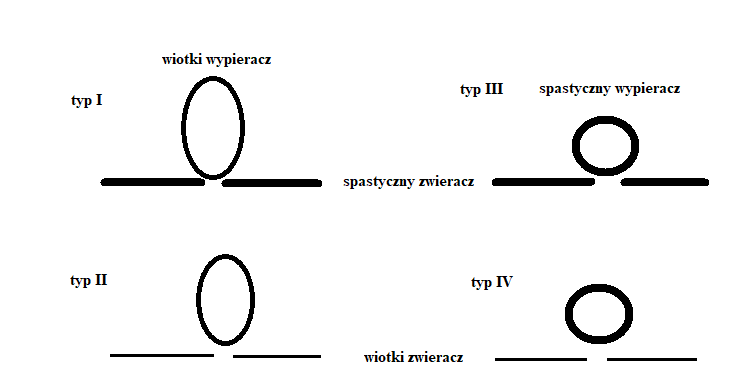
Najbardziej niebezpieczny dla nerek jest typ I prowadzący do wysokich ciśnień śródpęcherzowych.
W każdym z typów pęcherza neurogennego dąży się do utrzymania niskiego ciśnienia śródpęcherzowego, co umożliwia jego cewnikowanie. Częstotliwość cewnikowania uzależniona jest od wielkości pęcherza i ilości przyjmowanych płynów. Zazwyczaj zabieg ten wykonuje się około 5 razy dziennie (z przerwą nocną). Początkowo (u małych dzieci) zabieg ten wykonują rodzice, z czasem przez samo dziecko.
Typ I
Mamy tutaj do czynienia ze spastycznym (nadczynnym) wypieraczem przy spastycznym (nadczynnym) zwieraczu.
Objawia się:
• częstym oddawanie moczu w niewielkich ilościach,
• wzrostem ciśnienia w pęcherzu moczowym w czasie mikcji
• niemożnością opróżniania pęcherza do końca,
• bardzo dużym zaleganiem moczu,
• pogrubieniem ścian pęcherza moczowego w zaawansowanym stadium choroby
• cofaniem się moczu czyli tzw. refluksją pęcherzowo-moczowodowej prowadzącej do poszerzenia układu kielichowo — miedniczkowego i wodonercza
Typ II
W typie tym wyróżniamy spastyczny (nadczynny) wypieracz przy wiotkim (niedoczynnym) lub zbliżonym do prawidłowego zwieraczu.
Objawia się:
• występowaniem wzmożonego parcia z nietrzymaniem moczu podczas parcia,
• występowaniem częstomoczu NTM,
• brakiem możliwości wypełnienia się pęcherza,
Ten rodzaj uszkodzenia pęcherza występuje dość rzadko, najczęściej u starszych osób z miażdżycą naczyń mózgowych. Typ II pęcherza neurogennego nie stanowi zagrożenia dla czynności górnych dróg moczowych. Pacjenci wymagają okresowych badań kontrolnych, aby nie przeoczyć zmiany na bardziej niekorzystny typ pęcherza. Natomiast poprawę w trzymaniu moczu można uzyskać, stosując różnorodne operacje zwiększające ciśnienie śródcewkowe.
Typ III
W tym typie mamy do czynienia z wiotkim (niedoczynnym) wypieraczem przy prawidłowym lub spastycznym (nadczynnym) zwieraczu.
Objawia się:
• występowaniem bardzo dużego zalegania moczu,
• nadmiernym rozciąganiem się ścian pęcherza moczowego z ryzykiem ich uszkodzenia,
• wyciekiem kropel moczu przy bardzo dużym wypełnieniu pęcherza
• występowaniem nieskutecznego wydzielania moczu przy pomocy tłoczni brzusznej,
Przy tym typie pęcherza moczowego zalecane jest najczęściej okresowe samo cewnikowanie. Typ III ma najbardziej niekorzystne rokowanie, jeżeli chodzi o zmiany w górnych drogach moczowych. u pacjentów konieczne jest wczesne wdrożenie leczenia, które ma na celu niedopuszczenie do powstania wtórnych zmian w obrębie górnych dróg moczowych. Leczenie zachowawcze polega na podawaniu leków mających za zadanie zmniejszenie hiperrefleksji wypieracza i obniżenie ciśnienia śródpęcherzowego oraz zwiększenie pojemności pęcherza moczowego. Dodatkowo u tych pacjentów należy zadbać o ułatwienie opróżniania pęcherza. Celem takiego postępowania jest uzyskanie zmiany typu III na typ i neurogennych zaburzeń mikcji. Jeżeli metody leczenia zachowawczego nie dają oczekiwanego efektu, pacjenci z tej grupy wymagają leczenia chirurgicznego (zwiększenie pojemności pęcherza i obniżenie ciśnienia śródpęcherzowego).
Typ IV
Wyróżniamy tutaj wiotki (niedoczynny) wypieracz przy wiotkim (niedoczynnym) zwieraczu. Objawia się on:
• nietrzymaniem moczu z paradoksalnie zwiększonym zaleganiem moczu w pęcherzu,
• niemożnością całkowitego opróżnienia pęcherza,
• stałym wykapywaniem moczu z pęcherza Przy tym typie pęcherza bezpieczne jest opróżnianie go przy pomocy tłoczni brzusznej i wyciskania. IV typ pęcherza neurogennego jest również niekorzystny. w tych przypadkach w wyniku przerostu ściany wypieracza istnieje ryzyko powstania wodonercza, a ponadto rokowanie odnośnie trzymania moczu jest niepomyślne. Pacjenci z tego typu pęcherzem neurogennym są przeważnie kwalifikowani do leczenia operacyjnego.
Medyczne skutki zaburzenia funkcji pęcherza
• Zaburzenie synchronizacji mięśni odpowiedzialnych za zatrzymanie i wypieranie moczu
• Zaleganie moczu
• Nadmierne obkurczanie się pęcherza
• Zapalenie cewki moczowej – rozszerzające się na najądrza
• Cofanie moczu do górnych dróg moczowych/refluks/ jak i dróg płciowych u mężczyzn
• Ropnie okołocewkowe z następczymi trudno gojącymi się przetokami moczowymi
• Kamica pęcherza — kamica nerek — ropień nerek – wodonercze
• nawracające infekcje dróg moczowych
• Przewlekłe zapalenia odmiedniczokwe oraz niewydolność nerek
Zalegania większych ilości moczu w pęcherzu nie można tolerować, ponieważ zalegający mocz stanowi doskonałą pożywkę dla rozwoju bakterii a przewlekle zakażenie wzmaga spastyczność zwieraczy. Celem leczenia pęcherza neurogennego jest zapewnienie rozwoju i prawidłowej czynności nerek, oraz zapobieganie zakażeniom układu nerwowego i niekontrolowanemu wyciekowi moczu.
Żródła:
Grzegorz Paruszkiewicz: Pęcherz neurogenny u dzieci – diagnostyka. http://www.urodyn.med.pl/?dzial=12&id=5
Mokre dzieci. Cz. 2 http://www.niepelnosprawni.pl/ledge/x/436455
Obraz w nagłówku autorstwa Freepik